4 virus potencialmente mortales para los cuáles no existe vacuna y cómo aprendimos a convivir con ellos
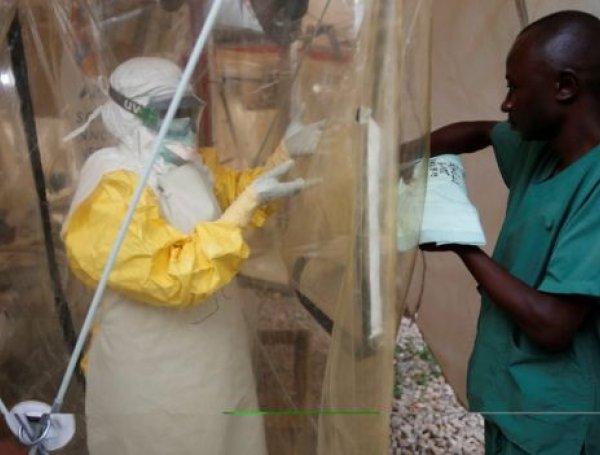
Millones de personas alrededor del mundo tienen depositadas en el desarrollo de una vacuna sus esperanzas de dar por superada la pandemia de covid-19.
Los expertos han advertido que, incluso acelerando el paso, el desarrollo de una vacuna puede requerir mucho tiempo o, peor aún, simplemente no ocurrir.
“Podría convertirse en otro virus endémico en nuestras comunidades y estos virus pueden no irse nunca”, dijo a mediados de mayo el director de Emergencias Sanitarias de la Organización Mundial de la Salud (OMS), Michael Ryan.
Aunque la posibilidad de tener que convivir con este virus puede resultar desoladora para muchos en un momento en el cual el número de contagios confirmados supera los 5,4 millones y la cifra de muertes ronda los 350.000, en realidad, no sería un caso aislado.
La búsqueda de una vacuna puede extenderse por años y décadas.
En algunos casos, ese proceso resulta inútil, mientras que en otros termina por rendir buenos frutos. Eso es lo que justamente acaba de ocurrir con el virus del Ébola.
Detectado por primera vez en 1976 y con una tasa de letalidad del 50%, no ha sido sino hasta este año cuando en algunos países y bajo el visto bueno de la Organización Mundial de la Salud (OMS) ha sido autorizada una vacuna para prevenirlo.
BBC Mundo te cuenta de otros cuatro virus potencialmente mortales con los que no se ha corrido todavía con la misma suerte, pero con los que se han encontrado maneras de convivir.
1. VIH
Han pasado más de 30 años desde que los científicos lograron aislar el VIH, causante del síndrome de inmunodeficiencia adquirida (sida).
Su aparición causó gran alarma pues durante años su contagio equivalía a una sentencia de muerte.
Este virus ha sido el causante de la muerte de más de 32 millones de personas, de acuerdo con cifras de la OMS.
También tuvo un impacto significativo en la vida cotidiana de las personas pues obligó a modificar algunos hábitos sexuales, debido a que esta era una de sus principales vías de contagio.
El hecho de que muchas de sus primeras víctimas de mayor renombre fueran hombres homosexuales también hizo que inicialmente la enfermedad acarreara un fuerte estigma social, al punto que algunos medios se referían al sida como “el cáncer gay”.
Casi cuatro décadas más tarde aún no existe una vacuna para el VIH y, con unos 40 millones de personas contagiadas alrededor del mundo, este virus está lejos de desaparecer.
Sin embargo, el desarrollo de mejores métodos de prevención del contagio y de tratamientos que le restan letalidad ha llevado a que la infección por VIH se convierta en un problema de salud crónico que no impide a los afectados llevar una vida normal y saludable.
Recientemente, además, se han producido dos casos de personas que se curaron a través de un tratamiento con células madre.
No obstante, los expertos alertan que esta terapia es muy arriesgada y no puede aplicarse de forma genérica para tratar todos los casos de VIH.
2. Gripe aviar
Desde finales de la década de 1990 se han detectado dos cepas de gripe aviar que infectaron y causaron la muerte de muchas personas.
Se trata de virus que se transmiten entre las aves y que éstas, a su vez, los pasan a los humanos a través del contacto directo o con objetos contagiados con las heces de animales enfermos.
En 1997, se detectaron en Hong Kong los primeros casos de infección por el virus H5N1, que llevaron a sacrificar a todos los pollos de la isla.
Desde entonces, se han reportado casos en más de medio centenar de países en África, Asia y Europa con una tasa de letalidad en humanos de 60%.
La cepa A H7N9 fue detectada por primera vez en mayor de 2013 en China, donde desde entonces se han reportado algunos brotes esporádicos.
Según la OMS, entre 2013 y 2017 hubo unos 1.565 contagios confirmados en humanos, de los cuales falleció el 39%.
Pese a que ambas cepas tienen una alta tasa de letalidad, de acuerdo con la OMS, es inusual que estos virus se contagien por el contacto de persona a persona.
Una vez que esto quedó comprobado, fue más fácil frenar su propagación.
3. SARS
Identificado por primera vez en 2003, el SARS-CoV es un tipo de coronavirus que -según se cree- fue transmitido a los humanos por algún animal, probablemente un murciélago.
Los primeros contagios se registraron en 2002 en la provincia china de Cantón.
Este virus fue causante de una epidemia de síndrome respiratorio agudo grave (SARS, por sus siglas en inglés) que en 2003 afectó a 26 países con un total de más de 8.000 casos.
Desde entonces, se han registrado un pequeño número de contagios.
A diferencia de la gripe aviar, este virus se transmite fundamentalmente por contacto humano y, de hecho, muchos de los casos se produjeron en centros sanitarios, debido a que no se habían tomado las precauciones necesarias para evitar su propagación.
Según la OMS, una vez que estas medidas se adoptaron se puso fin a la epidemia en julio de 2003.
Para entonces, se habían confirmado más de 8.400 casos, causantes de unas 916 muertes, con una tasa de letalidad en torno al 11%.
4. MERS
El MERS-CoV es también un tipo de coronavirus. Fue detectado por primera vez en 2012 y es el causante de una enfermedad conocida como síndrome respiratorio de Oriente Medio (MERS, por sus siglas en inglés).
Se trata de un virus con una alta tasa de letalidad: entre los 2.494 casos confirmados que se habían producido en el mundo hasta noviembre de 2019, se habían reportado unos 858 fallecidos.
El virus fue detectado por primera vez en Arabia Saudita pero luego se hallaron casos en 27 países, incluyendo 12 de Medio Oriente.
Según la OMS, la mayor parte de los casos detectados en países fuera de Medio Oriente se trataba de personas que se habían contagiado en esa región.
El virus se transmite fundamentalmente de animales a personas y, concretamente, se cree que los dromedarios son la principal fuente de contagio.
La propagación entre humanos no es frecuente, a menos de que haya un contacto estrecho sin medidas de profilaxis adecuadas.
En el caso del MERS, al igual que en el del SARS, tras haberse logrado el control de las epidemias se suspendieron los esfuerzos para desarrollar vacunas.